змест
Ідыяпатычнай фиброзирующий альвеаліт (ИФА) - захворванне, якое застаецца адным з найменш вывучаных сярод іншых паталогій интерстиция лёгкіх. Пры гэтым выглядзе альвеолита адбываецца запаленне лёгачнага интерстиция з яго фіброз. Пакутуюць, у тым ліку дыхальныя шляхі, парэнхімы лёгкіх. Гэта негатыўна адбіваецца на стане органаў дыхання, прыводзіць да іх рэстрыктыўных змен, парушэння газаабмену і дыхальнай недастатковасці, што становіцца прычынай смерці.
Ідыяпатычны фіброзны альвеаліт таксама называюць ідыяпатычнай фіброз лёгкіх. Гэтую тэрміналогію выкарыстоўваюць у асноўным англійскія спецыялісты (idiopathic pulmonary fibrosis), а таксама нямецкія пульманолагі (idiopa-thische Lungenfibrose). У Вялікабрытаніі ІФА называецца «криптогенный фиброзирующий альвеолит» (cryptogenic fibrosing alveolitis).
Тэрміны «крыптагенны» і «ідыяпатычны» маюць некаторыя адрозненні, але цяпер выкарыстоўваюцца як узаемазаменныя. Абодва гэтыя словы азначаюць, што прычына захворвання застаецца нявысветленай.
Эпідэміялогія і фактары рызыкі
Статыстычныя звесткі, якія адлюстроўваюць распаўсюджанасць захворвання, вельмі супярэчлівыя. Мяркуецца, што такія разыходжанні абумоўлены ўключэннем хворых не толькі з ідыяпатычнай фиброзирующим альвеолитом, але і з іншымі ідыяпатычнай міжтканкавай пнеўманіямі (МИП).
Са 100 мужчын з паталогіяй сутыкаюцца 000 чалавек, са 20 жанчын - 100 чалавек. У год на кожныя 000 мужчын захворвае 13 чалавек, на 100 жанчын - 000 чалавек.
Нягледзячы на тое што прычыны ідыяпатычнай альвеолита на дадзены момант невядомыя, навукоўцы не пакідаюць спроб высветліць сапраўдную прыроду паходжання захворвання. Ёсць здагадка, што паталогія мае генетычную аснову, калі ў чалавека маецца спадчынная схільнасць да адукацыі фіброзных тканін у лёгкіх. Гэта адбываецца ў адказ на любое пашкоджанне клетак дыхальнай сістэмы. Навукоўцы пацвярджаюць гэтую гіпотэзу сямейным анамнезам, калі гэта захворванне прасочваецца ў крэўных сваякоў. Таксама ў карысць генетычнай асновы захворвання сведчыць той факт, што фіброз лёгкіх нярэдка выяўляецца ў пацыентаў са спадчыннымі паталогіямі, напрыклад, з хваробай Гашэ.
Структурныя змены ў лёгкіх

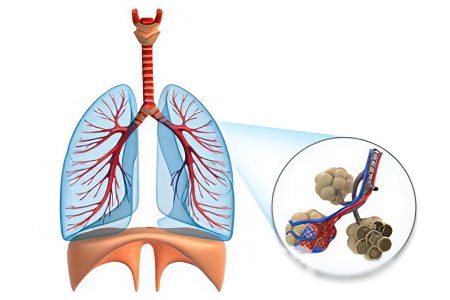
Асноўнымі характарыстыкамі марфалагічнай карціны ідыяпатычнай фиброзирующего альвеолита з'яўляюцца:
Наяўнасць шчыльнага фіброзу лёгачнай парэнхімы.
Марфалагічныя змены размеркаваны па плямістаму гетэрагеннага тыпу. Такія кропкавыя кровазліцця з'яўляюцца з-за таго, што ў лёгкіх чаргуюцца ўчасткі здаровых і пашкоджаных тканін. Змены могуць быць фіброзныя, кістозных і ў выглядзе запалення міжсцення.
Верхні аддзел ацинуса рана ўключаецца ў запаленчы працэс.
У цэлым гісталогія лёгачнай тканіны пры ідыяпатычнай фиброзирующем альвеолите нагадвае аналагічную карціну, што і пры міжтканкавай пнеўманіі.
Сімптомы ідыяпатычнай фиброзирующего альвеолита

Часцей за ўсё фиброзирующий ідыяпатычнай альвеолит дыягнастуецца ў пацыентаў старэйшыя за 50 гадоў. Мужчыны хварэюць часцей, чым жанчыны. Прыкладныя суадносіны 1,7:1.
Хворыя адзначаюць дыхавіцу, якая пастаянна ўзмацняецца. Хворы не можа зрабіць глыбокі ўдых (инспираторная дыхавіца), яго перасьледуе сухі кашаль без мокроты. Дыхавіца сустракаецца ва ўсіх хворых ідыяпатычнай фиброзирующим альвеолитом.
Чым мацней дыхавіца, тым цяжэй працякае захворванне. З'явіўшыся аднойчы, яно ўжо не праходзіць, а толькі прагрэсуе. Прычым яго ўзнікненне не залежыць ад часу сутак, ад тэмпературы навакольнага асяроддзя і іншых фактараў. Фазы ўдыху ў хворых скарочаныя, а таксама фазы выдыху. Таму дыханне ў такіх хворых пачашчанае. У кожнага з іх назіраецца сіндром гіпервентыляцыі.
Калі чалавек хоча зрабіць глыбокі ўдых, то гэта прыводзіць да кашлю. Аднак не ва ўсіх пацыентаў з'яўляецца кашаль, таму ён не ўяўляе дыягнастычнага інтарэсу. У той час як у людзей з хранічнай абструктыўная хваробай лёгкіх, якую часта блытаюць з ІФА, кашаль будзе прысутнічаць заўсёды. Па меры прагрэсавання захворвання дыхавіца прыводзіць да таго, што чалавек становіцца інвалідам. Ён губляе здольнасць прамаўляць доўгую фразу, не можа самастойна хадзіць і абслугоўваць сябе.
Праява паталогіі малапрыкметная. Некаторыя пацыенты адзначаюць, што ў іх пачаў развівацца фиброзирующий альвеолит па тыпу ВРВІ. Таму некаторыя навукоўцы мяркуюць, што захворванне можа насіць вірусную прыроду. Паколькі паталогія развіваецца павольна, чалавек паспявае адаптавацца да сваёй дыхавіцы. Людзі, самі таго не ведаючы, зніжаюць сваю актыўнасць і пераходзяць да больш пасіўнага жыцця.
Прадуктыўны кашаль, то ёсць кашаль, які суправаджаецца вылучэннем мокроты, развіваецца не больш чым у 20% хворых. Слізь можа ўтрымліваць гной, асабліва ў тых пацыентаў, якія пакутуюць цяжкім ідыяпатычнай фиброзирующим альвеолитом. Гэты прыкмета небяспечны, так як паказвае на далучэнне бактэрыяльнай інфекцыі.
Для гэтага захворвання не характэрна павышэнне тэмпературы цела і з'яўленне крыві ў макроцці. Пры праслухоўванні лёгкіх лекар аўскультуе крепатуру, якая ўзнікае ў канцы ўдыху. Пры з'яўленні крыві ў макроцці хворага варта накіраваць на абследаванне на рак лёгкіх. Гэта захворванне ў пацыентаў пры ІФА дыягнастуецца ў 4-12 разоў часцей, чым у здаровых людзей, нават якія паляць.
Іншыя сімптомы ІФА ўключаюць:
Болі ў суставах.
Цягліцавыя болю.
Дэфармацыі ногцевых фаланг, якія пачынаюць нагадваць барабанныя палачкі. Гэты сімптом сустракаецца ў 70% хворых.
Крепитация ў канцы ўдыху становіцца больш інтэнсіўнай, а ў пачатку - больш мяккай. Канчатковую крепатуру спецыялісты параўноўваюць з трэскам цэлафану або гукам, які ўзнікае пры адчыненні маланкі.
Калі на ранняй стадыі развіцця захворвання крепитация выслухоўваецца пераважна ў задніх прыкаранёвых аддзелах, то па меры прагрэсавання рыпанні будуць чутныя па ўсёй паверхні лёгкіх. Не ў канцы ўдыху, а па ўсёй яго даўжыні. Калі захворванне толькі пачало развівацца, крепатура можа адсутнічаць пры нахіле тулава наперад.
Сухія хрыпы выслухоўваюцца не больш чым у 10% пацыентаў. Часцей за ўсё прычынай з'яўляецца бранхіт. Далейшае развіццё захворвання прыводзіць да з'яўлення сімптомаў дыхальнай недастатковасці, развіццю лёгачнага сэрца. Колер скуры набывае попельна-ціанотічным колер, узмацняецца 2-й тон над лёгачнай артэрыяй, пачашчаецца сэрцабіцце, набракаюць шыйныя вены, ацякаюць канечнасці. Канчатковая стадыя захворвання прыводзіць да выяўленай страты вагі чалавека, аж да развіцця кахексіі.
Дыягностыка ідыяпатычнай фиброзирующего альвеолита
Метады дыягностыкі ідыяпатычнай фиброзирующего альвеолита на дадзены момант часу былі перагледжаны. Хоць такі метад даследавання, як адкрытая біяпсія лёгкага, дае найбольш надзейны вынік і лічыцца «залатым стандартам» дыягностыкі, практыкуецца ён не заўсёды.
Гэта звязана з істотнымі недахопамі адкрытай біяпсіі лёгкага, сярод якіх: працэдура інвазівных, яна дарагая, пасля яе правядзення неабходна будзе адкласці лячэнне да выздараўлення пацыента. Да таго ж зрабіць біяпсію некалькі разоў не атрымаецца. Для пэўнай часткі пацыентаў гэта цалкам немагчыма выканаць, так як стан здароўя чалавека не дазваляе.
Асноўныя дыягнастычныя крытэрыі, якія былі распрацаваны для выяўлення ідыяпатычнай фиброзирующего альвеолита:
Іншыя паталогіі интерстиция лёгкіх выключаны. Маюцца на ўвазе захворванні, якія могуць быць справакаваныя прыёмам лекаў, удыханнем шкодных рэчываў, сістэмным пашкоджаннем злучальнай тканіны.
Зніжаецца функцыя вонкавага дыхання, парушаецца газаабмен у лёгкіх.
Пры КТ выяўляюць двухбаковыя сеткаватыя змены ў лёгкіх, у іх базальных аддзелах.
Іншыя захворванні не пацвярджаюцца пасля трансбронхиальной біяпсіі або бронхоальвеолярного лаважа.
Дадатковыя дыягнастычныя крытэрыі ўключаюць:
Пацыент старэйшыя за 50 гадоў.
Дыхавіца ўзнікае незаўважна для хворага, узмацняецца пры фізічных нагрузках.
Захворванне адрозніваецца працяглай плынню (ад 3 месяцаў і больш).
У базальных аддзелах лёгкіх выслухоўваецца крепитация.
Для таго каб лекар змог паставіць дыягназ, неабходна знайсці пацверджанне 4 асноўных крытэрыяў і 3 дадатковых. Ацэнка клінічных крытэрыяў дазваляе вызначыць ІФА з высокай ступенню верагоднасці, да 97% (дадзеныя Raghu et al.), Але сама адчувальнасць крытэрыяў роўная 62%. Такім чынам, каля траціны пацыентаў усё ж неабходна правесці біяпсію лёгкіх.
Высокадакладная кампутарная тамаграфія паляпшае якасць даследавання лёгкіх і палягчае дыягностыку ІФА, а таксама іншых падобных паталогій. Яе даследчая каштоўнасць роўная 90%. Многія спецыялісты настойваюць на поўнай адмове ад біяпсіі пры ўмове, што высокадакладная тамаграфія выявіла змены, характэрныя для ідыяпатычнай альвеолита. У дадзеным выпадку гаворка ідзе пра «сотавым» лёгкім (калі плошча паразы складае 25%), а таксама аб гісталагічныя пацверджанні наяўнасці фіброзу.
Лабараторная дыягностыка не мае глабальнага значэння ў плане выяўлення паталогіі.
Асноўныя характарыстыкі атрыманых аналізаў:
Умеранае павышэнне СОЭ (дыягнастуецца ў 90% пацыентаў). Калі СОЭ значна павялічваецца, то гэта можа сведчыць аб наяўнасці ракавай пухліны, або вострай інфекцыі.
Павышэнне ўзроўню криоглобулинов і імунаглабулінаў (у 30-40% хворых).
Павышэнне антинуклеарных і рэўматоідных фактараў, але без выяўлення сістэмнай паталогіі (у 20-30% хворых).
Павышэнне сыроватачна ўзроўню агульнай лактатдегидрогеназы, што абумоўлена павышэннем актыўнасці альвеалярных макрофагов і альвеоцитов 2 тыпу.
Павышэнне гематокріта і эрытрацытаў.
Павышэнне ўзроўню лейкацытаў. Гэты паказчык можа быць прыкметай інфекцыі, або прыкметай прыёму глюкокортикостероидов.
Паколькі фиброзирующий альвеаліт прыводзіць да парушэнняў функцыянавання лёгкіх, важная ацэнка іх аб'ёму, то ёсць іх жыццёвай ёмістасці, агульнай ёмістасці, рэшткавага аб'ёму і функцыянальнай рэшткавай ёмістасці. Пры правядзенні тэсту каэфіцыент Тиффно будзе ў межах нормы, а то і павялічыцца. Аналіз крывой ціск-аб'ём пакажа яе зрух направа і ўніз. Гэта сведчыць аб памяншэнні расцяжымасці лёгкіх і памяншэнні іх аб'ёму.
Апісваны тэст адрозніваецца высокай адчувальнасцю, таму яго можна выкарыстоўваць для ранняй дыягностыкі паталогіі, калі іншыя даследаванні яшчэ не выяўляюць ніякіх змен. Напрыклад, аналіз газаў крыві, праведзены ў стане спакою, не выявіць ніякіх парушэнняў. Зніжэнне парцыяльнага напружання кіслароду ў артэрыяльнай крыві назіраецца толькі пры фізічнай нагрузцы.
У далейшым гіпаксемія будзе прысутнічаць нават у стане спакою і суправаджацца гипокапнией. Гиперкапния развіваецца толькі на завяршальнай стадыі захворвання.
Пры правядзенні рэнтгенаграфіі часцей за ўсё атрымоўваецца візуалізаваць змены ратыкулярнага або ретикулонодулярного тыпу. Яны будуць выяўленыя ў абодвух лёгкіх, у іх ніжняй частцы.
Ратыкулярная тканіна пры фиброзирующем альвеолите становіцца шурпатай, у ёй утвараюцца цяжкі, кістозныя прасвятлення дыяметрам 0,5-2 гл. Яны ўтвараюць карціну «сотавага лёгкага». Калі захворванне дасягае тэрмінальнай стадыі, можна візуалізаваць адхіленне трахеі направа і трахеомегалию. Пры гэтым спецыялісты павінны ўлічваць, што ў 16% пацыентаў рэнтгенаўскі здымак можа заставацца ў межах нормы.
Калі ў хворага ў паталагічны працэс залучаецца плеўра, развіваецца внутригрудная аденопатия і становіцца прыкметна патаўшчэнне парэнхімы, то гэта можа сведчыць аб ускладненні ІФА ракавай пухлінай, іншым захворваннем лёгкіх. Калі ў хворага адначасова развіваецца альвеолит і эмфізэма лёгкіх, то аб'ём лёгкіх можа заставацца ў межах нормы, а то і павялічвацца. Яшчэ адным дыягнастычным прыкметай спалучэння гэтых двух захворванняў з'яўляецца паслабленне судзінкавага малюнка ў верхніх аддзелах лёгкіх.

Падчас кампутарнай тамаграфіі высокага дазволу лекары выяўляюць наступныя прыкметы:
Няправільныя лінейныя цені.
Кістозная прасветленасць.
Ачаговыя агмені паніжанай празрыстасці лёгачных палёў па тыпу «матавага шкла». Плошча паразы лёгкіх складае 30%, але не больш.
Патаўшчэнне сценак бронх і іх няроўнасць.
Дэзарганізацыя лёгачнай парэнхімы, тракционные бронхоэктазы. Больш за ўсё дзівяцца базальная і субплевральная вобласці лёгкіх.
Калі дадзеныя КТ ацэніць спецыяліст, то дыягназ будзе правільным на 90%.
Гэта даследаванне дазваляе адрозніць ідыяпатычнай фиброзирующий альвеолит ад іншых захворванняў, якія маюць падобную карціну, у тым ліку:
Хранічны гіперчувствітельності пнеўманіт. Пры дадзеным захворванні ў хворага адсутнічаюць «ячэістыя» змены ў лёгкіх, прыкметныя центролобулярные вузлы, а само запаленне канцэнтруецца ў верхніх і сярэдніх аддзелах лёгкіх.
Асбестоз. У гэтым выпадку ў пацыента ўтвараюцца плеўральную бляшкі і парэнхіматозныя паласы фіброзу.
Десквамативная міжтканкавай пнеўманія. Будуць пашыраны адключэнні па тыпу «матавае шкло».
Па дадзеных кампутарнай тамаграфіі можна скласці прагноз для пацыента. Пацыентам з сіндромам матавага шкла гэта будзе лепш, а з ратыкулярнымі зменамі - горш. Пацыентам са змяшанай сімптаматыкай паказаны прамежкавы прагноз.
Гэта звязана з тым, што пацыенты з сіндромам шліфоўкі лепш рэагуюць на тэрапію глюкокортикостероидами, што выяўляецца характэрнымі прыкметамі пры правядзенні КТВР. Зараз лекары пры пастаноўцы прагнозу больш арыентуюцца на дадзеныя кампутарнай тамаграфіі, чым на іншыя метады (бранхіяльны і альвеалярны лаваж, лёгачныя пробы, біяпсія лёгкага). Менавіта кампутарная тамаграфія дае магчымасць ацаніць ступень ўцягвання ў паталагічны працэс парэнхімы лёгкага. У той час як біяпсія дае магчымасць даследаваць толькі пэўны ўчастак цела.
Не варта выключаць з дыягнастычнай практыкі бронхоальвеолярный лаважа, так як ён дазваляе вызначыць прагноз паталогіі, яе працягу і наяўнасць запалення. У прамываннях з ІФА выяўляецца падвышаная колькасць эозінофілов і нейтрофілов. У той жа час гэты сімптом характэрны і для іншых захворванняў лёгачнай тканіны, таму не варта пераацэньваць яго значэнне.
Высокі ўзровень эозінофілов ў змываючы пагаршае прагноз ідыяпатычнай фиброзирующего альвеолита. Справа ў тым, што такія пацыенты часцей за ўсё дрэнна рэагуюць на лячэнне кортикостероидными прэпаратамі. Іх прымяненне дазваляе знізіць узровень нейтрофілов, але колькасць эозінофілов застаецца ранейшым.
Калі ў промывной вадкасці выяўляецца высокая канцэнтрацыя лімфацытаў, гэта можа сведчыць аб спрыяльным прагнозе. Так як іх павышэнне часта адбываецца пры адэкватнай рэакцыі арганізма на лячэнне кортікостероідов.
Трансбронхиальная біяпсія дазваляе атрымаць толькі невялікі ўчастак тканіны (не больш за 5 мм). Такім чынам, інфарматыўная каштоўнасць даследавання зніжаецца. Паколькі гэты метад адносна бяспечны для пацыента, яго практыкуюць на ранніх стадыях захворвання. Біяпсія дазваляе выключыць такія паталогіі, як саркоидоз, пнеўманіт гіперчувствітельності, ракавыя пухліны, інфекцыі, эозінофільная пнеўманія, гистоцитоз і альвеалярны протеиноз.
Як было сказана, класічным метадам дыягностыкі ІФА лічыцца біяпсія адкрытага тыпу, яна дазваляе дакладна паставіць дыягназ, але прадбачыць развіццё паталогіі і яе рэакцыю на далейшае лячэнне з дапамогай гэтага метаду немагчыма. Адкрытую біяпсію можна замяніць торакоскопической біяпсіі.
Дадзенае даследаванне прадугледжвае ўзяцце аналагічнага аб'ёму тканіны, але працягласць дрэнажавання плеўральнай паражніны не такая вялікая. Гэта скарачае час знаходжання пацыента ў стацыянары. Ўскладненні пасля торакоскопической працэдуры сустракаюцца радзей. Як паказваюць даследаванні, адкрытую біяпсію мэтазгодна прызначаць не ўсім пацыентам без выключэння. Яе сапраўды патрабуюць толькі 11-12% пацыентаў, але не больш.
У міжнароднай класіфікацыі хвароб 10-га перагляду ІФА вызначаецца як «J 84.9 - Міжтканкавай хвароба лёгкіх неўдакладненыя».
Дыягназ можна сфармуляваць так:
ІФА, ранняя стадыя, дыхальная недастатковасць 1 ступені.
ІФА на стадыі «ячэістага лёгкага», дыхальная недастатковасць 3 ступені, хранічнае лёгачнае сэрца.
Лячэнне ідыяпатычнай фиброзирующего альвеолита
Эфектыўных метадаў лячэння ІФА пакуль не распрацавана. Больш за тое, складана даць заключэнне аб эфектыўнасці вынікаў тэрапіі, так як дадзеныя аб натуральным плыні захворвання мінімальныя.
Лячэнне заснавана на ўжыванні прэпаратаў, якія зніжаюць запаленчую рэакцыю. Прымяняюцца кортікостероіды і цытастатыкаў, якія ўздзейнічаюць на імунную сістэму чалавека і спрыяюць зніжэнню запалення. Такая тэрапія тлумачыцца тым, што ідыяпатычнай фиброзирующий альвеолит развіваецца на фоне хранічнага запалення, якое цягне за сабой фіброз. Калі гэтую рэакцыю здушыць, то адукацыю фіброзных змяненняў можна прадухіліць.
Ёсць тры магчымых напрамкі тэрапіі:
Лячэнне толькі глюкокортикостероидами.
Лячэнне глюкокортикостероидами з азатиоприном.
Лячэнне глюкокортикостероидами з циклофосфамидом.
Міжнародны кансенсус, праведзены ў 2000 г., рэкамендуе выкарыстоўваць у лячэнні 2 апошнія схемы, хоць няма аргументаў на карысць іх эфектыўнасці ў параўнанні з монотерапіі глюкакартыкастэроідаў.
Многія лекары сёння прызначаюць глюкокортикостероиды для прыёму ўнутр. Пры гэтым дамагчыся станоўчых вынікаў атрымоўваецца толькі ў 15-20% хворых. Асобы малодшай 50 гадоў, у асноўным жанчыны, лепш рэагуюць на такую тэрапію, калі ў іх павышаны ўтрыманне лімфацытаў у змыўных водах з бронх і альвеол, а таксама дыягнастуюцца змены матавага шкла.
Лячэнне павінна працягвацца не менш за паўгода. Каб ацаніць яго эфектыўнасць, звярніце ўвагу на сімптомы захворвання, вынікі рэнтгена і іншых метадаў. Падчас лячэння неабходна сачыць за самаадчуваннем пацыента, так як такая тэрапія спалучаная з высокай рызыкай развіцця ўскладненняў.
Ёсць некаторыя спецыялісты, якія выступаюць супраць выкарыстання цытастатыкаў пры лячэнні ІФА. Яны абгрунтоўваюць гэта тым, што верагоднасць ускладненняў пры такой тэрапіі надзвычай высокая. Асабліва гэта актуальна ў выпадку прымянення Циклофосфамида. Найбольш частым пабочным эфектам з'яўляецца панцитопения. Калі трамбацыты апускаюцца ніжэй за 100 / мл, або ўзровень лімфацытаў апускаецца ніжэй за 000 / мл, то дазоўку прэпаратаў зніжаюць.
Акрамя лейкапеніі лячэнне циклофосфамидом звязана з развіццём такіх пабочных эфектаў, як:
Рак мачавой бурбалкі.
Гемарагічны цыстыт.
Стаматыт.
Парушэнне крэсла.
Высокая ўспрымальнасць арганізма да інфекцыйных захворванняў.
Калі пацыенту ўсё ж прызначылі цытастатыкаў, то кожны тыдзень яму прыйдзецца здаваць кроў на агульны аналіз (у першыя 30 дзён ад пачатку лячэння). Затым кроў здаюць 1-2 разы ў 14-28 дзён. Калі тэрапія праводзіцца з выкарыстаннем Циклофосфамида, то кожны тыдзень пацыент павінен здаваць мачу на аналіз. Важна ацэньваць яе стан і кантраляваць з'яўленне крыві ў мачы. Такі кантроль пры лячэнні ў хатніх умовах можа быць складана ажыццявіць, таму такая схема тэрапіі выкарыстоўваецца не заўсёды.
Навукоўцы спадзяюцца, што прымяненне інтэрферонаў дапаможа справіцца з ідыяпатычнай фиброзирующим альвеолитом. Яны перашкаджаюць прарастання фібрабластаў і бялку матрікса ў клеткі лёгачнай тканіны.
Радыкальным спосабам лячэння паталогіі з'яўляецца трансплантацыя лёгкіх. Выжывальнасць хворых на працягу 3 гадоў пасля аперацыі складае 60%. Аднак многія пацыенты з ІФА знаходзяцца ў пажылым узросце, таму яны дрэнна пераносяць такое ўмяшанне.
Лячэнне ускладненняў
Калі ў пацыента развіваецца рэспіраторная інфекцыя, то яму прызначаюць антыбіётыкі і антимикотики. Медыкі настойваюць на тым, каб такім хворым рабіць прышчэпкі ад грыпу і пнеўмакокавай інфекцыі. Тэрапія лёгачнай гіпертэнзіі і декомпенсированного хранічнага лёгачнага сэрца праводзіцца па адпаведных пратаколах.
Калі ў хворага выяўляецца гіпаксемія, то яму паказана оксигенотерапия. Гэта дазваляе паменшыць дыхавіцу і павысіць пераноснасць пацыента фізічнай нагрузкі.
Прагноз
Прагноз у пацыентаў з ідыяпатычнай фиброзирующим альвеолитом дрэнны. Сярэдняя працягласць жыцця такіх хворых не перавышае 2,9 года.
Прагноз некалькі лепш у хворых жанчын, у маладых пацыентаў, але толькі пры ўмове, што захворванне доўжыцца не больш за год. Таксама паляпшае прагноз станоўчага адказу арганізма на лячэнне глюкокортикостероидами.
Часцей за ўсё хворыя паміраюць ад дыхальнай і легочно-сардэчнай недастатковасці. Гэтыя ўскладненні развіваюцца з прычыны прагрэсавання ІФА. Гэта таксама можа быць смяротным з-за рака лёгкіх.









